ورم لنفاوی یا لنف ادم چیست؟
در این نوشته دکتر زینب بساق زاده در مورد ورم لنفاوی یا لنف ادم، روش های درمانی و تشخیص بیماری ادم لنفاوی، ورزش های مناسب بیماری لنفادم دست و پا و… توضیحاتی داده اند
لنف ادم
لنف ادم، به معنی تجمع غیر طبیعی مایعات غنی از پروتئین، به دلیل عدم کارایی مکانیکی سیستم لنفاوی است. لنف ادم نوعی تورم است که به طور کلی در یکی از دست ها یا پاهای شما ایجاد می شود. گاهی اوقات هر دو دست یا هر دو پا متورم می شوند.
لنف ادم معمولاً به دلیل حذف یا آسیب به غدد لنفاوی به عنوان بخشی از درمان سرطان ایجاد می شود. این بیماری، نتیجه انسداد در سیستم لنفاوی است که بخشی از سیستم ایمنی بدن ما است. انسداد، از تخلیه مایع لنفاوی جلوگیری می کند و تجمع مایعات منجر به تورم می شود.
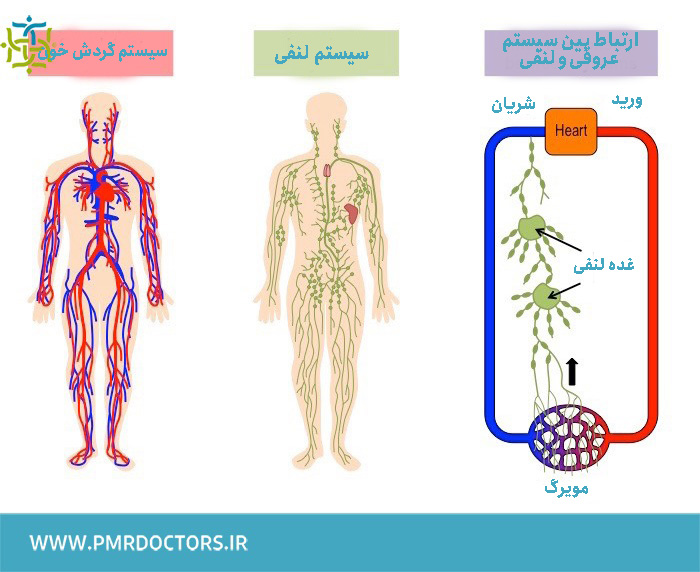
وریدها و عروق لنفاوی، هر دو عامل از بین بردن بقایای مایع و جامد از بافت هستند.
وریدها، ۹۰ تا ۹۵ درصد مایعات و برخی از مولکولهای پروتئینی کوچک مانند آلبومین را از محیط خارج می کنند. سیستم لنفاوی مقداری مایعات را جابجا می کند، اما کار اصلی سیستم لنفاوی حذف بقایای مولکولی جامد بزرگ از بافت است ( مولکول های بزرگ مانند اسیدهای چرب زنجیره بلند و پروتئین های بزرگ.( این پروتئین های بزرگ اغلب التهاب زا هستند و می توانند تأثیرات بسیار قوی و نامطلوبی بر روی بافت موضعی داشته باشند.
بدن ما ، تجمع پروتئین و بقایای سلولی در بافتها را به عنوان عوامل غیر طبیعی و بالقوه تهدیدکننده می شناسد و برای مقابله با آن نوتروفیلها را ارسال می کند. این واکنش باعث ایجاد التهاب پایدار در بافت لنفاوی می شود که در نهایت منجر به مهاجرت و تحریک فیبروبلاست ها و تولید بافت کلاژنی شل و بی نظم می شود.
تجمع بی نظم کلاژن باعث اثر فشاری می شود، مجاری خروجی لنفاوی را مسدود می کند و منجر به اتساع بیش از حد عروق لنفاوی ، بی کفایتی دریچه ها و جریان برگشتی می شود.
علائم و نشانه های لنف ادم
علائم و نشانه های لنفادم، که در اندام فوقانی یا تحتانی آسیب دیده رخ می دهد، شامل موارد زیر است:
تورم کل یا قسمتی از اندام فوقانی یا تحتانی ، از جمله انگشتان دست و پا
احساس سنگینی یا تنگی
دامنه حرکت محدود شده
درد یا ناراحتی
عفونت های مکرر
سخت شدن و ضخیم شدن پوست (فیبروز)
تورم ناشی از لنفادم از تغییرات خفیف تا تغییرات شدید متغیر است.
لنف ادم ناشی از درمان سرطان ممکن است ماه ها یا سال ها پس از درمان سرطان رخ دهد.
درصورت عدم درمان مناسب، لنف ادم تمایل به پیشرفت دارد ، اما میزان پیشرفت می تواند به طور چشمگیری متفاوت باشد.
علل لنف ادم
لنفادم می تواند اولیه یا ثانویه باشد. این بدان معناست که ممکن است خود به خود رخ دهد (لنفادم اولیه)، یا می تواند توسط بیماری دیگری ایجاد شود (لنفادم ثانویه).
لنفادم ثانویه بسیار شایعتر از لنفادم اولیه است.
علل لنف ادم ثانویه
هر شرایط یا بیماری که به غدد لنفاوی یا عروق لنفاوی ما آسیب برساند می تواند باعث لنفادم شود. علل لنف ادم ثانویه عبارتند از:
- عمل جراحی: برداشتن یا آسیب به غدد لنفاوی و عروق لنفاوی ممکن است منجر به لنفادم شود. به عنوان مثال ، ممکن است غدد لنفاوی برای بررسی میزان گسترش سرطان پستان برداشته شوند و یا اینکه غدد لنفاوی ممکن است در جراحی که عروق خونی اندام را درگیر کرده، آسیب ببینند.
- پرتودرمانی برای درمان سرطان: تابش پرتو یا رادیاسیون می تواند باعث ایجاد زخم و التهاب در غدد لنفاوی یا عروق لنفاوی شود.
- سرطان: اگر سلولهای سرطانی عروق لنفاوی را مسدود کنند ، ممکن است لنفادم ایجاد شود. به عنوان مثال ، یک تومور در حال رشد در نزدیکی غدد لنفاوی یا عروق لنفاوی می تواند بزرگ شود و جریان مایع لنفاوی را مسدود کند.
- عفونت: عفونت غدد لنفاوی یا انگل ها می توانند جریان مایع لنفاوی را محدود کنند. لنفادم مرتبط با عفونت بیشتر در مناطق گرمسیری و نیمه گرمسیری شایع است و در کشورهای در حال توسعه مشاهده می شود.
علل لنف ادم اولیه
لنفادم اولیه یک بیماری نادر و ارثی است که به دلیل مشکلات رشد عروق لنفاوی در بدن ایجاد می شود. لنف ادم اولیه در افرادی رخ می دهد که با اختلال در رشد عروق یا غدد لنفاوی به دنیا آمده اند. فقط حدود ۶.۵ درصد از موارد لنف ادم اولیه، مادرزادی است.
علل لنفادم اولیه عبارتند از:
- بیماری Milroy (لنف ادم مادرزادی): این اختلال از نوزادی شروع می شود و باعث تشکیل غیر طبیعی غدد لنفاوی می شود.
- بیماریMeige (لنفادم praecox): این اختلال باعث ایجاد لنفادم در دوران بلوغ یا در دوران بارداری می شود و ممکن است تا ۳۵ سالگی بروز کند.
- لنف ادم با تأخیر (لنف ادم tarda): این نوع از لنفادم به ندرت اتفاق می افتد و معمولاً پس از ۳۵ سالگی شروع می شود.
مراحل لنف ادم
لنفادم دارای چهار مرحله است که با معاینه فیزیکی تشخیص داده می شود.
مرحله ۰: قبل از شروع تورم قابل مشاهده در بافت ایجاد می شود. در این مرحله، بیماران از علائمی مانند درد عمومی، سنگینی یا احساس عجیب شکایت دارند. ناراحتی موضعی و تغییر در حجم بافت در این مرحله وجود ندارد.
مرحله ۱ (لنفادم قابل برگشت): اگر بیمار گارمنت فشاری بپوشد یا بازوی خود را بالا بکشد ، ظاهر طبیعی و حجم اولیه بافت برمی گردد؛ زیرا تنها تغییر در حجم اضافی مشاهده شده ، وجود مایعات غنی از پروتئین است و به راحتی جابجایی می شود.
مرحله ۲ (لنفادم غیرقابل برگشت): در این مرحله فیبروز یا رسوب بافت کلاژن شل و بی نظم رخ داده است. بدون مداخلات درمانی، هر چقدر بیمار قسمت آسیب دیده بدن را بالا ببرد یا فشرده کند ، به ظاهر و حجم اولیه باز نخواهد گشت.
مرحله ۳ (فیلی شدن لنفوستاتیک): این مرحله با وجود متاپلازی پوستی مشخص می شود. برخی از پروتئین های موجود، التهابی هستند و می توانند منجر به تغییرات پوستی شوند. به طور معمول ، این تغییرات پوستی شامل ضخیم شدن پوست و تشکیل پاپیلوما است.
عوامل خطر ورم لنفاوی
عواملی که ممکن است خطر ابتلا به لنف ادم را پس از سرطان یا پس از درمان سرطان یا سایر علل ثانویه افزایش دهند ، عبارتند از:
سن بالاتر
اضافه وزن یا چاقی
روماتیسم مفصلی و بیماری پسوریازیس (بیماری صدف)
عوارض لنف ادم
لنف ادم در اندام فوقانی یا تحتانی می تواند منجر به عوارض جدی شود ، مانند:
عفونت ها: عفونت های احتمالی که می توانند از لنف ادم ناشی شوند، شامل:
عفونت جدی باکتریایی پوست (سلولیت)
عفونت عروق لنفاوی (لنفانژیت)
کوچکترین آسیب به اندام ها می تواند محلی برای ایجاد عفونت باشد.
لنفانژیوسارکوم: این بیماری، نوعی سرطان نادر در بافت نرم است که در موارد لنف ادم شدید درمان نشده ایجاد می شود. علائم لنفانژیوسارکوم شامل لکه های پوستی به رنگ آبی-قرمز یا بنفش است.
پیشگیری از ابتلا به لنف ادم
اگر تحت عمل جراحی سرطان قرار گرفته اید یا قصد جراحی دارید ، از پزشک خود بپرسید که آیا این عمل شامل جراحی غدد لنفاوی یا عروق لنفاوی هم می شود یا خیر. بپرسید آیا پرتودرمانی شما در محل غدد لنفاوی هست یا خیر. بنابراین از خطرات احتمالی آگاه خواهید شد.
برای کاهش خطر ورم لنفاوی ، سعی کنید:
از اندام های بدن خود محافظت کنید. مراقب ایجاد آسیب در اندام مبتلا باشید. بریدگی ها ، خراش ها و سوختگی ها می توانند باعث ایجاد عفونت شوند. از اندام خود در برابر اشیای تیز محافظت کنید. به عنوان مثال ، با تیغ برقی اصلاح کنید ، هنگام باغبانی یا آشپزی دستکش بپوشید و هنگام خیاطی از محافظ انگشت استفاده کنید. در صورت امکان از انجام اقدامات پزشکی مانند گرفتن خون و واکسیناسیون در اندام آسیب دیده خودداری کنید.
هنگام بهبودی به اندام های خود استراحت دهید. پس از درمان سرطان ، ورزش و حرکات کششی انجام دهید، اما تا زمان بهبودی از جراحی یا پرتودرمانی از انجام فعالیت های سنگین خودداری کنید.
از قراردادن گرما روی اندام خودداری کنید. یخ یا گرما را ، مانند پد گرم کننده ، روی اندام آسیب دیده خود قرار ندهید. همچنین، از اندام آسیب دیده خود در برابر سرمای شدید محافظت کنید.
دست یا پای خود را بلند کنید. در هر زمانی که می توانید، اندام آسیب دیده خود را بالاتر از سطح قلب قرار دهید.
از پوشیدن لباس تنگ خودداری کنید. از هر چیزی که می تواند اندام شما را منقبض کند مانند لباس های تنگ خودداری کنید. در مورد بازوها، کاف فشار خون را در اندام مبتلا نبندید و از پزشک یا پرستار بخواهید که فشار خون را از بازوی سمت مقابل بگیرند.
اندام های خود را تمیز نگه دارید. مراقبت از پوست و ناخن را در اولویت اصلی خود قرار دهید. پوست اندام ها را روزانه بررسی کنید، به تغییرات پوستی که ممکن است منجر به عفونت شود ، توجه کنید. پابرهنه راه نروید.
چه موقع به پزشک مراجعه کنیم؟
در صورت مشاهده تورم مداوم در اندام فوقانی و تحتانی، به پزشک مراجعه کنید.
اگر در حال حاضر تشخیص لنفادم اندام را دارید، در صورت افزایش ناگهانی در اندازه اندام درگیر، به پزشک مراجعه کنید ، زیرا ممکن است مشکل جدیدی اضافه شده باشد.
تشخیص بیماری لنف ادم
اگر در معرض خطر لنفادم هستید (مثلا اگر اخیراً جراحی سرطان با درگیری غدد لنفاوی انجام داده اید) پزشک ممکن است بر اساس علائم و نشانه های شما، لنفادم را تشخیص دهد.
اگر علت لنفادم شما چندان واضح نباشد، ممکن است پزشک آزمایشات تصویربرداری را برای دیدن سیستم لنفاوی شما تجویز کند.
آزمایشات شامل موارد زیر است:
ام آرآی (MRI): با استفاده از یک میدان مغناطیسی و امواج رادیویی، MRI، تصاویر ۳ بعدی و با وضوح بالا تولید می کند.
سی تی اسکن: در این روش به کمک اشعه ایکس، تصاویر دقیق و مقطعی از ساختارهای بدن تولید می شود. سی تی اسکن می تواند انسداد در سیستم لنفاوی را نشان دهد.
سونوگرافی داپلر: نوعی سونوگرافی با پرتاب امواج صوتی با فرکانس بالا از گلبول های قرمز خون که جریان و فشار خون را بررسی می کند. سونوگرافی می تواند به یافتن انسداد کمک کند.
تصویربرداری رادیونوکلئید از سیستم لنفاوی (lymphoscintigraphy ): در طول این آزمایش به شما یک ماده رادیواکتیو تزریق می شود و سپس توسط دستگاه اسکن می شود. تصاویر به دست آمده نشان می دهد که ماده رنگی در داخل عروق لنفاوی شما حرکت می کند و انسداد را مشخص می کند.
درمان لنف ادم
هیچ درمان قطعی برای لنفادم وجود ندارد.
درمان های مختلف بر کاهش تورم و کنترل درد متمرکز است.
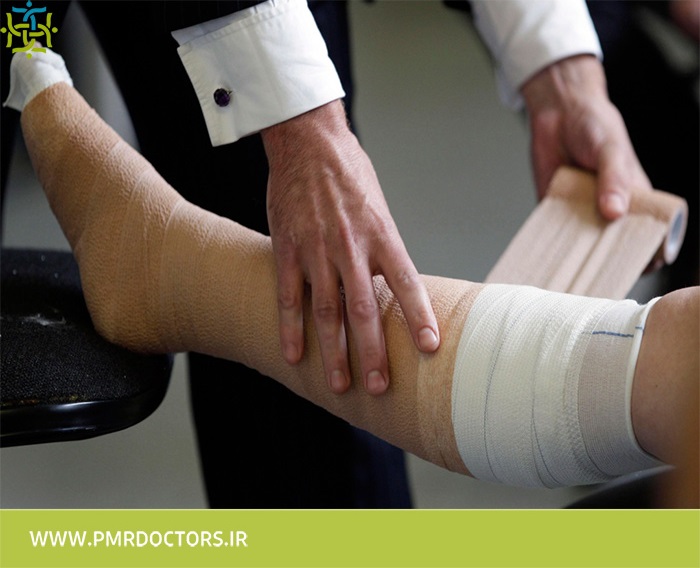
فشرده سازی (کمپرس کردن) دراصل داروی ما برای درمان لنفادم است.
درمان های لنفادم
ورزش و تمرین درمانی: تمرینات سبک که در آن، اندام آسیب دیده خود را حرکت می دهید، می تواند تخلیه مایعات لنفاوی را افزایش داده و به شما در آماده سازی برای انجام کارهای روزمره مانند حمل مواد غذایی کمک کند. ورزش نباید سنگین باشد یا شما را خسته کند؛ بلکه باید بر روی انقباض آرام عضلات اندام ها تمرکز داشته باشد.
بستن اندام: بانداژ کل اندام باعث تخلیه مایعات لنفاوی به سمت عقب (به سمت تنه) می شود. بانداژ باید در اطراف انگشتان دست یا انگشتان پا محکم باشد و با بالا رفتن به سمت بازو یا ران پا شل شود. پزشک به شما نشان می دهد که چگونه اندام خود را ببندید.
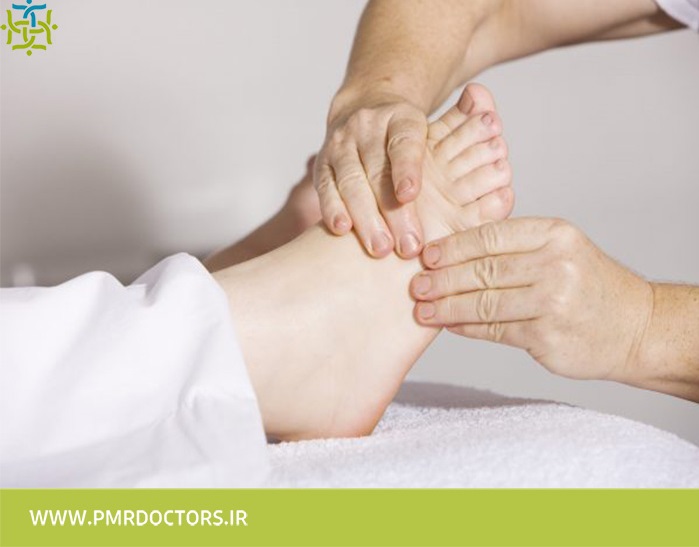
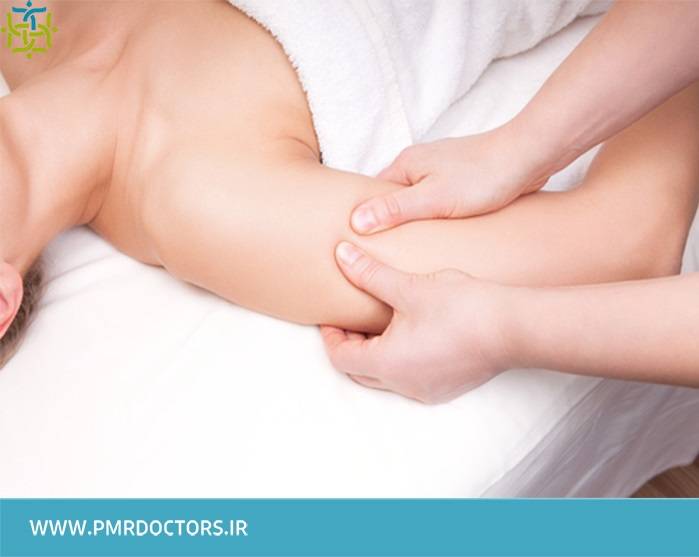
ماساژ: یک روش ماساژ ویژه به نام تخلیه دستی لنفاوی (MLD) موجب جریان مایع لنفاوی می شود. درمان های مختلف ماساژ در افراد مبتلا به سرطان به کار می رود.
ماساژ برای همه مناسب نیست.
نحوه انجام ماساژ باید به افراد آموزش داده شود.
از ماساژ در محل عفونت پوستی، لخته عروقی و مناطق تخلیه لنفاوی درگیر خودداری کنید.
فشرده سازی پنوماتیک (Pneumatic compression): پوشش یا آستین دور اندام آسیب دیده که به یک پمپ متصل می شود.این پمپ، به طور متناوب آستین را باد می کند، به اندام فشار می آورد و مایع لنفاوی را از انگشتان دست یا انگشتان پا دور می کند.
لباسهای فشرده سازی (Compression garments): آستین بلند یا جوراب بلند که برای فشرده سازی اندام فوقانی یا تحتانی شما ساخته شده و باعث به جریان انداختن مایع لنفاوی در اندام آسیب دیده می شود. هنگام ورزش اندام آسیب دیده، لباس فشرده سازی بپوشید.
درمان کمپلکس احتقان (CDT): این نوع درمان شامل ترکیب روش های درمانی با تغییر سبک زندگی است. CDT تلاش میکند تخلیه لنفاوی را افزایش دهد؛ تورم، ناراحتی،تشکیل ساختار نامنظم و ریسک عفونت را کاهش دهد و وضعیت عملکردی و کیفیت زندگی را بهبود بخشد.
CDT استاندارد بینالمللی مراقبت برای درمان لنفادم محسوب میشود. مطالعات متعدد نشان داده اند که CDT روش درمانی به وضوح مفیدی است. CDT هنگامی که توسط درمانگران آموزش دیده انجام شود ، باعث کاهش حجم اندام به میزان ۵۰ تا ۷۰ درصد می شود.
CDT اغلب در اندام ها به صورت یک روش درمانی دو فازی اعمال می شود:
فاز I : تخلیه لنفاوی دستی (MLD) ، ماساژ ملایم برای به حرکت درآوردن لنف متراکم شده و به دنبال آن استفاده از باند های فشاری کششی کوتاه چند لایه که به طور مداوم بین جلسات درمان پوشیده می شوند.
همچنین در این فاز، تمرینهایی برای ایجاد و تقویت مکانیسم پمپاژ داخلی، مراقبت از پوست و آموزش خود مراقبتی به بیماران آموزش داده می شود. مراقبت از پوست برای جلوگیری از عفونت ضروری است و شامل کنترل لانه گزینی میکروبی و قارچی، از بین بردن رشد بیش از حد میکروبی در شکاف پوست و مرطوب کننده پوست برای کنترل خشکی پوست میشود.
فاز II : استفاده از پوشش یا لباس های فشرده سازی و بانداژ در شب ، با هدف حفظ کاهش حجم حاصل از فاز I که طی استفاده روزانه بدست آمده است. با توجه به شدت ادم لنفاوی و برجستگی اندام، لباس یا پوشش مناسب انتخاب می شود. پوشش ها به صورت آستین، جوراب، جوراب شلواری و شلوار در دسترس هستند.
در طول درمان، با بانداژ یک ستون نرم ایجاد می شود و تلاش می شود یک مکانیسم پمپاژ با ورزش درون آن ایجاد کنیم.
یکی از مواردی که اغلب در هنگام درمان لنفادم فراموش می شود،عدم تاکید کافی بر نقش حیاتی ورزش است. انجام ورزش نقش کلیدی در درمان لنفادم دارد.
به طور کلی ، CDT برای افرادی که فشار خون بالا ، دیابت ، فلج ، لخته خون یا عفونت حاد دارند توصیه نمی شود. همچنین کاربرد آن در مراحل شدید سرطان متاستاتیک، نارسایی کبدی و قلبی، بیماری عروق محیطی، زخم ها و اختلالات عصبی (اختلال حسی ناشی از شیمی درمانی ، آسیب عصب ناشی از اشعه و فشرده شدن عصب توسط تومورها) می تواند با برخی از خطرات همراه باشد. علیرغم این واقعیت که با CDT می توان ورم بیمار را کاهش داد، اما ممکن است این روش درمانی در برخی بیماران مناسب نباشد یا ممنوع باشد.
برنامه ریزی مناسب برای هر بیمار ضروری است، زیرا یک اقدام نامناسب ممکن است منجر به صدمه بیمار یا نتیجه نامطلوب شود.
روشهای جراحی در بیماری لنف ادم
اگرچه جراحی درمان کننده نیست، اما این روش زمانی مورد استفاده قرار می گیرد که روشهای دیگر تسکین دهنده علایم، بهبود کافی را فراهم نکرده اند. جراحی برای برداشتن بافت اضافی در بازو یا پا برای کاهش تورم انجام می شود.
روشهای خارج سازی، کاهش حجم و لیپوساکشن برای کمک به کاهش بافت اضافی به کار می ورند و برای بیمارانی ذخیره میشوند که تحرک و کیفیت زندگی آنها به شدت به خطر افتادهاست.
برخی ازتکنیک های بازسازی غدد لنفاوی، شامل اتصال سیستم لنفی به وریدی، انتقال غدد لنفاوی و پیوند غدد لنفاوی، مورد توجه هستند.
حمایت از بیماران لنف ادماین که درمان قطعی برای لنفادم وجود ندارد، ممکن است کمی ناامید کننده باشد. با این حال، می توان بسیاری از جنبه های لنفادم را کنترل کرد. برای دست یافتن به این امر مهم، سعی کنید: در مورد لنفادم مطالعه کنید: دانستن اینکه لنفادم چیست و چه عواملی باعث ایجاد آن می شود، می تواند به شما در برقراری ارتباط با پزشک یا متخصص فیزیوتراپی کمک کند. از اندام آسیب دیده خود مراقبت کنید: تمام تلاش خود را انجام دهید تا از بروز عوارض در اندام ها جلوگیری کنید. پوست خود را روزانه تمیز کنید. در هر سانتی متر از اندام آسیب دیده خود به دنبال علائمی مانند ترک و بریدگی باشید. برای جلوگیری از خشکی پوست لوسیون بزنید. از تمام بدن خود مراقبت کنید: یک رژیم غذایی غنی از میوه و سبزیجات داشته باشید. اگر می توانید روزانه ورزش کنید. استرس را کاهش دهید. سعی کنید خواب کافی داشته باشید. مراقبت از بدن انرژی بیشتری به شما می دهد و ترمیم را افزایش می دهد. اندام متورم خود را تا حد ممکن بالا نگه دارید و از پوست در برابر آسیب محافظت کنید. تورم ناشی از لنفادم ممکن است باعث درد مبهم شود؛ از پد های گرم کننده در اندام آسیب دیده استفاده نکنید. روزانه پوست خود را مرطوب کنید.
|
لینک های پر بازدید
ویزیت در آبادان
ویزیت در بجنورد
ویزیت در بندرعباس
ویزیت در بیرجند
ویزیت در تهران
ویزیت در دماوند
ویزیت در زنجان







دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.