پیچ خوردگی مچ پا، دلایل و درمان
مقدمه:
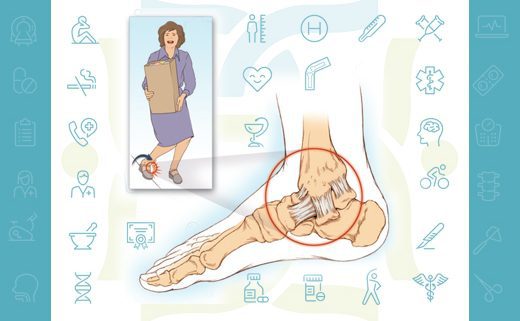
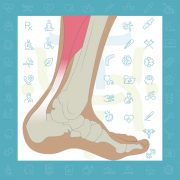
پیچ خوردگی مچ پا آسیب شایعی است که در تمام سنین اتفاق می افتد و لیگامان (رباط) های قوی محافظت کننده از مچ پا دچار کشش یا پارگی می شوند.
شدت درگیری بر حسب میزان آسیب وارد شده به رباط های مچ پا از خفیف تا شدید متغیر می باشد.
اغلب موارد، آسیب ها خفیف بوده و با درمان های ابتدایی مانند استراحت و استفاده از یخ بهبود می یابند. در صورتیکه مچ پا تورم زیاد داشته و قادر به گذاشتن وزن بر روی پا نبوده و یا راه رفتن دردناک می باشد، به پزشک مراجعه نمایید.
در صورت عدم انجام توانبخشی و درمان مناسب ، مچ پا ضعیف شده و احتمال آسیب های مجدد افزایش می یابد.
پیچ خوردن و آسیب های مکرر مچ پا باعث بروز مشکلاتی در طولانی مدت می شوند مانند آرتریت ، بی ثباتی مفصل و درد مزمن مچ پا.
توصیف بیماری:
لیگامان (رباط) ها بافت فیبروز محکم می باشند که استخوان ها را به یکدیگر متصل می کنند.
در مچ پا، لیگامان ها باعث اتصال استخوان ها و حفظ ثبات مفصل می شوند.
در اغلب موارد ، لیگامان های خارجی (لترال) مچ پا دچار آسیب می شوند.
آسیب از پارگی کوچک در فیبرهای تشکیل دهنده لیگامان تا پارگی کامل متغیر می باشند. در صورت پارگی کامل، مچ پا دچار بی ثباتی شده و این بی ثباتی در طولانی مدت باعث آسیب استخوان ها و غضروف های مچ پا می شود.

علل
امکان پیچ خوردن مچ پا در فعالیت های مختلف وجود دارد، از جمله:
- راه رفتن یا ورزش کردن بر روی سطوح ناهموار
- زمین خوردن
- ورزش هایی که نیاز به حرکات پیچشی پا دارند مانند بسکتبال، فوتبال، تنیس
- ممکن است حین ورزش، در حالیکه می دوید فرد دیگری پای شما را لگد کرده و باعث حرکات پیچشی در پای شما شود.
علایم
مچ پای پیچ خورده دردناک می باشد. سایر علایم عبارتند از:
- تورم
- حساسیت (تندرنس) در لمس
- کبودی
- بی ثباتی مچ پا : این وضعیت در پارگی کامل لیگامان ها و یا دررفتگی کامل مفصل مچ اتفاق می افتد.
در صورت پارگی شدید لیگامان ها، حین آسیب صدای “پاپ” شنیده یا احساس می شود.
علایم آسیب لیگامانی شدید مشابه شکستگی استخوانی بوده و نیازمند ارزیابی دقیق پزشکی می باشد.
معاینه بالینی
لمس:
پزشک اطراف مچ پا را به آرامی لمس می کند تا لیگامان آسیب دیده را مشخص کند.
بررسی دامنه حرکت مفصل:
پزشک با حرکت مچ پا در جهات مختلف، دامنه حرکت مفصل را بررسی می کند.
البته مچ پای متورم معمولا حرکت زیادی ندارد.
در صورتیکه شکستگی استخوانی وجود نداشته باشد، پزشک می تواند بر اساس میزان تورم، کبودی و درد، شدت آسیب را مشخص نماید.
روش های تصویربرداری
۱- عکس رادیولوژی (X-Ray) :
با توجه به اینکه شکستگی استخوانی علایم مشابهی دارد، پزشک جهت رد شکستگی استخوان های مچ پا، X-ray درخواست می دهد.
Stress X-ray:
این نوع گرافی در حالتی گرفته می شود که مچ پا در جهات مختلف کشیده می شود و جهت بررسی قرارگیری غیرطبیعی استخوان ها بدنبال آسیب لیگامان استفاده می شود.
۲- MRI :
در صورت شک به آسیب های شدید لیگامان، غضروف و یا استخوان ها و یا در صورت شک به وجود تکه های کوچک جداشده از استخوان درخواست داده می شود. MRI بعد از بهبود تورم و کبودی، درخواست داده می شود.
۳- سونوگرافی:
با استفاده از این روش، پزشک می تواند لیگامان ها را مستقیما هنگامی که مچ پا حرکت داده می شود، مشاهده کرده و میزان ثبات مفصل را بررسی نماید.
طبقه بندی شدت آسیب :
پس از معاینه بالینی، پزشک شدت پیچ خوردگی را تعیین کرده و اهداف درمانی را مشخص می کند. پیچ خوردگی مچ پا بر اساس میزان آسیب به لیگامان ها طبقه بندی می شود
۱- آسیب خفیف ( گرید ۱ ):
– کشش خفیف و پارگی های میکروسکوپی در لیگامان های مچ پا
– حساسیت و تورم خفیف اطراف مچ پا
۳- آسیب متوسط ( گرید ۲ ):
– پارگی ناقص لیگامان
– حساسیت و تورم متوسط اطراف مچ پا
– با حرکت مفصل در برخی جهات، شلی غیرطبیعی در مفصل احساس می شود.
۴- آسیب شدید ( گرید ۳ ):
-پارگی کامل لیگامان
– حساسیت و تورم شدید اطراف مچ پا
– با کشیدن مفصل مچ پا در برخی جهات، عدم ثبات در مفصل وجود دارد.
در آسیب گرید ۲ تعدادی از فیبر های رباط ها پاره می شوند. کبودی و تورم متوسط، در بالا و پایین مچ شایع است.
درمان :
تقریبا تمام موارد پیچ خوردگی مچ پا، با درمان های غیرجراحی بهبود می یابند.
حتی در صورت پارگی کامل لیگامان ، اگر درمان و بی حرکتی بطور مناسب انجام شود امکان ترمیم بدون جراحی امکان پذیر می باشد.
یک برنامه درمانی سه مرحله ای برای تمام درجات پیچ خوردگی مچ پا (خفیف تا شدید) وجود دارد:
مرحله اول :
شامل استراحت و محافظت از مچ پا و کاهش تورم می باشد.
مرحله دوم :
شامل حفظ و بازگرداندن دامنه حرکتی ، قدرت و انعطاف پذیری مفصل می باشد.
مرحله سوم :
شامل انجام ورزش ها و بازگشت تدریجی به فعالیت هایی می باشد که نیاز به حرکات پیچشی مچ پا ندارند. بتدریج و در طولانی مدت بیمار قادر به انجام فعالیت های سریع مانند فوتبال، تنیس و بسکتبال خواهد بود.
این برنامه درمانی سه مرحله ای برای آسیب های خفیف حدود ۲ هفته و برای موارد شدیدتر ۶ الی ۱۲ هفته طول می کشد.
درمان در منزل :
در آسیب های خفیف تر، پزشک ممکن است برخی درمان های ساده و قابل انجام در منزل را توصیه نماید.
پروتکل RICE:
بهتر است این پروتکل درمانی را هر چه سریعتر بعد از آسیب شروع نمایید.
- استراحت (Rest): بر روی پای آسیب دیده راه نروید.
- یخ (Ice): باید بلافاصله بعد از آسیب استفاده شود تا تورم کاهش یابد. یخ به مدت ۲۰ تا ۳۰ دقیقه ، سه یا چهار بار در روز قابل استفاده است. یخ را مستقیم بر روی پوست قرار ندهید.
- فشار (Compression): استفاده از پانسمان یا باند های کشی، پای آسیب دیده را بی حرکت کرده و محافظت می نماید.
- بالا بردن (Elevation) : در ۴۸ ساعت اول تا جائیکه امکانپذیر است مچ پا را بالاتر از سطح قلب نگه دارید.
درمان دارویی:
داروهای ضدالتهابی غیراستروییدی (NSAID) مانند ناپروکسن و بروفن باعث کاهش درد و تورم می شوند.
در آسیب های خفیف تر، استفاده از NSAIDs با کنترل درد و تورم باعث بهبود عملکرد بیمار شده و نسبت به داروهای ضد درد مخدر ارجح می باشند.
درمان غیرجراحی :
در برخی موارد علاوه بر پروتکل RICE و درمان های دارویی، نیاز به درمان های دیگری وجود دارد:
۱- عصای زیر بغل (Crutch):
در اغلب موارد درد و تورم ۲ تا ۳ روز باقی می مانند. در این مدت راه رفتن دشوار بوده و پزشک در صورت لزوم، عصای زیر بغل تجویز می کند.
۲- بی حرکتی (Immobilization):
در مراحل اولیه بهبودی، بهتر است مچ پا بی حرکت بوده و از حرکات ناگهانی محافظت شود.
در پیچ خوردگی های گرید ۲، ارتز های پلاستیکی مانند cast-boot و یا بریس های از نوع air stirrup باعث محافظت از مفصل می شوند.
آسیب های گرید ۳ نیاز به گچ کوتاه و یا cast-brace به مدت ۲ تا ۳ هفته دارند.
بریس مچ پا از نوع air stirrup
۳- فیزیوتراپی:
ورزش های بازتوانی به منظور جلوگیری از خشکی مفصل، افزایش قدرت و پیشگیری از اختلالات مزمن مچ پا انجام می شوند:
-حرکت دادن زودهنگام:
تمرین های ورزشی مربوط به دامنه حرکت مفصل به منظور جلوگیری از خشکی مچ پا تجویز می گردند.
-ورزش های تقویتی:
هنگامی که بدون افزایش درد یا تورم قادر به تحمل وزن بر روی پای آسیب دیده باشید،
ورزش هایی به منظور تقویت عضلات اطراف مچ پا به برنامه درمانی اضافه می شوند.
در صورتی که انجام ورزش های تقویتی دردناک باشد، می توان ورزش در آب را جایگزین نمود.
-ورزش های تقویت تعادل (حس عمقی) :
تعادل نامناسب باعث آسیب های مکرر به مچ پا و بی ثباتی مفصل می شود.
یک مثال خوب برای تمرین تقویت تعادل، ایستادن بر روی پای اسیب دیده و بلند کردن پای سالم و بستن چشم ها می باشد.
از تخته های تعادل (balance boards) در این مرحله از توانبخشی استفاده می شود.
-ورزش های استقامتی و سرعتی:
از جمله موارد می توان به تمرینات ورزشی سرعتی و یا دویدن در مسیر به شکل ۸ اشاره نمود.
زمانیکه درد نداشته باشید، ورزش های مقاومتی به برنامه درمانی اضافه می شوند.
درمان های جراحی :
جراحی بندرت برای پیچ خوردن مچ پا انجام می شود و اغلب در آسیب هایی که به درمان های غیرجراحی پاسخ نداده و یا در افرادی که پس از چندین ماه توانبخشی و درمان های غیرجراحی دچار بی ثباتی دایم در مفصل می باشند، انجام می گیرد.
پیامد بیماری :
بطور کلی پیامد پیچ خوردگی مچ پا خوب بوده و اغلب بیماران با درمان مناسب،
توانایی برگشت به فعالیت های روزمره را دارند.
نکته ی مهم در بدست آوردن پیامد درمانی مناسب، مشارکت بیمار در فعالیت های ورزشی و توانبخشی می باشد.
مهم ترین دلیل بی ثباتی مزمن مچ پا پس از پیچ خوردگی، توانبخشی ناکافی می باشد.
در صورتیکه فرد ورزش های تقویتی را بطور کامل انجام ندهد،
رباط های آسیب دیده ضعیف شده و فرد را در معرض آسیب های مکرر مچ پا قرار می دهند.
پیشگیری از پیچ خوردن مچ پا:
بطور کلی بهترین روش برای جلوگیری از پیچ خوردن مچ پا تقویت عضلات اطراف مچ ،
بهبود انعطاف پذیری و تقویت تعادل می باشد.
توصیه های زیر برای کاهش پیچ خوردگی مچ پا کمک کننده می باشند:
۱- قبل از شروع ورزش و فعالیت، بدن خود را گرم کنید.
۲- هنگام راه رفتن، دویدن و یا کار کردن بر روی سطوح ناهموار مراقب پیچ خوردن مچ پا باشید
۳- برای فعالیت های خود از کفش مناسب استفاده کنید.
۴- در صورت احساس درد یا خستگی در مچ پا فعالیت خود را کم کنید










دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.