فتق دیسک کمر و درمان بیرون زدگی آن با تمرینات ورزشی
فتق دیسک کمر و درمان بیرون زدگی آن با تمرینات ورزشی موضوع مقاله حاضر است. خیلی از افراد در طول زندگی درجاتی از کمردرد را تجربه می کنند. علت کمردرد برخی از این افراد فتق دیسک کمر یا همان بیرون زدگی دیسک است و علت بیرون زدگی دیسک کمر می تواند، پشت میز نشینی طولانی در کارمندان و یا برداشتن غیراصولی اجسام سنگین و انجام نامناسب حرکات ورزشی باشد. بدون توجه به اینکه علت دیسک کمر چه چیزی بوده است، باید به درمان این مشکل پرداخت و یکی از روش های موثر درمان بیرون زدگی دیسک کمر و سیاتیکا تمرینات ورزشی است. البته به جز ورزش درمانی، روش هایی مثل دارو درمانی، فیزیوتراپی و تزریق اپیدورال کمری هم در درمان دیسک کمر استفاده می شود اما جز لاینفک درمان دیسک کمر تمرینات ورزشی و اصلاح سبک زندگی است.
دو مورد از معروفترین تمرین های درمان دیسک کمر حرکات ویلیامز و حرکات مک کنزی است. در تمرینات ورزشی جهت درمان دیسک کمر، ترکیبی از حرکات کششی، تقویتی عضلات پارااسپینال (فیله کمر)، شکم و کف لگن و همچنین تمرین های عملکردی برای بیمار تجویز می شود. نتیجه انجام منظم این تمرین ها تحمل عمده فشار توسط عضلات است. اما در صورت ضعف عضلات این فشار به مفاصل فاست و دیسک های بین مهره ای منتقل می شود و باعث بیرون زدگی بیشتر دیسک ها می شوند. در این نوشته دکتر محسن چراغی و دکتر محمد رسول نظام آبادی فلوشیپ ستون فقرات و توانبخشی ضایعات نخاعی، در مورد درمان فتق دیسک کمر توضیحاتی کاملی ارائه کرده اند. فتق دیسک کمر و درمان بیرون زدگی با استفاده از درمان خانگی و بدون جراحی در منزل و ورزش به همراه فیزیوتراپی در مرکز درمانی دیسک کمر فردیس نتایج عالی خواهد داشت.
نشانه های فتق دیسک کمر چیست؟
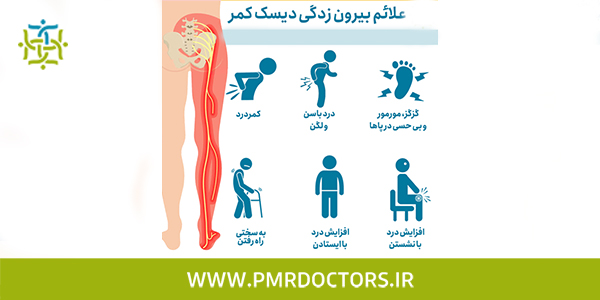
نشانه های فتق دیسک کمر معمولا شامل درد در نواحی مشخص است. اصطلاح فتق دیسک کمر یا بیرون زدگی به این معنی است که ماده ژلاتینی در مرکز دیسک از فضای طبیعی خود خارج شده و باعث فشار بر روی ریشه های اعصاب نخاعی می شود. این عارضه عمدتاً افراد بین ۳۰ تا ۴۰ سال را مبتلا می کند. فشار حاصل از این بیرون زدگی و التهاب ناشی از آن مجموعه ای از نشانه ها مثل درد تیرکشنده از باسن تا درد زانو و مچ و کف پا، دردهای سوزشی و بی حسی و گزگز و مورمور را ایجاد می کند و در موارد شدیدتر می تواند باعث ضعیف شدن عضلات و حتی تحلیل رفتن و لاغر شدن ران یا ساق پا شود. به طور خلاصه دیسک کمر می تواند مجموعه ای از علائم و نشانه ها از جمله درد کمر، درد باسن، درد زانو، درد ساق پا و مچ پا را ایجاد کند. گاهی درد فقط در یکی از نواحی مذکور است و حتی بیمار کمردرد چندانی ندارد. مقاله حاضر به شما در درک بهتر پاسخ سوالات زیر کمک خواهد کرد:
- مشکل بیرون زدگی دیسک کمر چگونه ایجاد می شود؟
- پزشکان بیرون زدگی دیسک کمر را چگونه تشخیص می دهند؟
- چه گزینه هایی برای درمان فتق دیسک کمر در دسترس می باشد؟
فتق دیسک کمر چه قسمت هایی از ستون فقرات را درگیر میکند؟
فتق دیسک کمر بخشی از ستون فقرات انسان را درگیر می کند. ستون فقرات انسان از ۲۴ استخوان به نام مهره تشکیل شده است. ستون فقرات کمری از پنج مهره پایینی تشکیل شده است. پزشکان اغلب از این مهره ها به عنوان L1 تا L5 یاد می کنند. پایین ترین مهره ستون فقرات کمری، L5، به بالای ساکروم (استخوان خاجی) که یک استخوان مثلثی شکل در پایه ستون فقرات بین دو استخوان لگن است، متصل می شود.
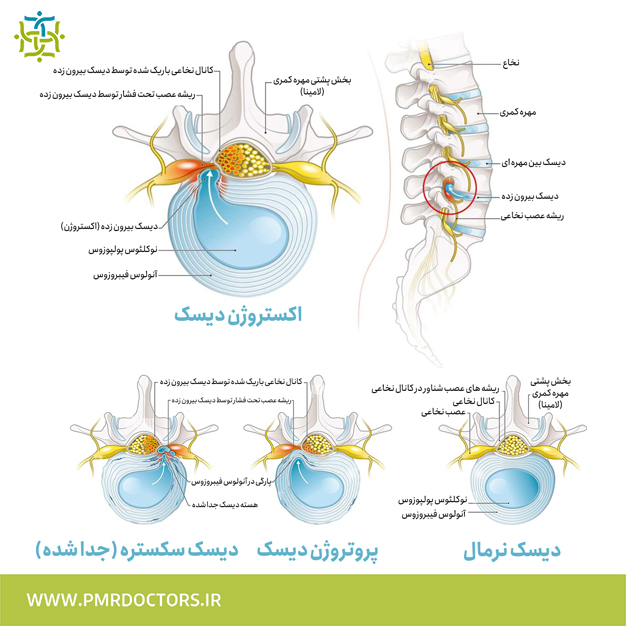
دیسک های بین مهره ای، مهره ها را جدا می کنند. یک دیسک از دو قسمت ساخته شده است. مرکز به نام هسته ژلاتینی (آنولوس) است. بیشتر توانایی دیسک برای جذب ضربه را فراهم می کند. هسته توسط حلقه محکم در جای خود نگه داشته می شود، یک سری حلقه های رباط قوی اطراف آن. رباط ها بافت های همبند هستند که استخوان ها را به استخوان های دیگر متصل می کنند. در تصویر دیسک کمر سالم و تفاوتش با عکس دیسک بیرون زده را مشاهده می کنید.
دیسک های سالم مانند ضربه گیر عمل می کنند، تا حرکت ستون فقرات را نرم کنند. دیسک ها از ستون فقرات در برابر کشش ها و فشارهای روزانه محافظت می کنند. آنها همچنین از آن در هنگام فعالیت های شدید که نیروی قوی بر ستون فقرات وارد می کند مانند پریدن، دویدن و بلند کردن محافظ ستون فقرات هستند و در صورتی که با آسیب مواجه شوند نیاز به درمان پیدا می کنند. این درمان می تواند با ورزش و آب درمانی انجام شود یا با استفاده از جراحی یا درمان خانگی و در منزل انجام شود. بیرون زدگی دیسک همراه با آرتروز می تواند موجب تنگی کانال نخاعی شود.
علت بروز بیرون زدگی دیسک کمر چیست؟
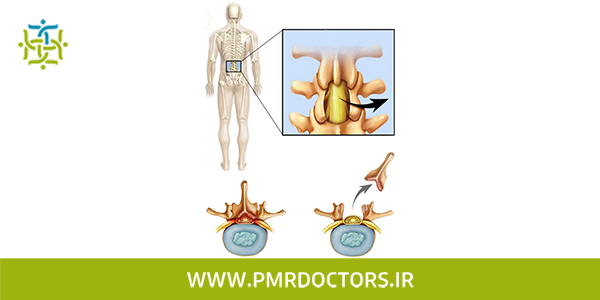
فتق دیسک کمر یا بیرون زدگی زمانی اتفاق می افتد که هسته ژلاتینی در مرکز دیسک از فضای طبیعی خود خارج شود. هسته به حلقه فشار می آورد و باعث برآمدگی دیسک به سمت بیرون می شود. گاهی اوقات هسته به طور کامل از طریق حلقه بیرون زده و از دیسک خارج می شود. (که پارگی دیسک کمر گفته می شود) و بهترین روش تشخیص آن نوار عصب و عضله کمر می باشد. این فرآیند به عنوان دژنراسیون (تخریب) شناخته می شود. با گذشت زمان، حلقه ضعیف می شود و هسته ممکن است از طریق حلقۀ آسیب دیده شروع به فتق (بیرون زدن) کند. در ابتدا، فشار، حلقه را به سمت بیرون برآمده می کند. در نهایت، هسته ممکن است به طور کامل از طریق حلقه بیرونی دیسک بیرون بزند.
خم شدن، چرخیدن و بلند کردن مکرر اجسام سنگین، می تواند فشار غیرطبیعی بر هسته ضربه گیر دیسک وارد کند. اگر این فشار ها به اندازه کافی بزرگ باشد، این افزایش فشار می تواند به حلق آسیب برساند و منجر به فتق دیسک کمر شود که برخی افراد آن را با تنگی کانال نخاعی یکی میدانند که کاملاً اشتباه است. همچنین دیسک کمر می تواند در طی یک آسیب حاد (ناگهانی) دچار فتق شود. بلند کردن اجسام با تنه خم شده به سمت جلو و چرخش همزمان می تواند باعث فتق دیسک شود. دیسک همچنین می تواند در اثر ضربه شدید به ستون فقرات، مانند افتادن از نردبان و فرود آمدن در حالت نشسته، دچار فتق و بیرون زدگی شود.
فتق باعث ایجاد درد از جهات مختلف می شود. می تواند باعث درد مکانیکی شود. این دردی است که از قسمتهایی از ستون فقرات که در حین فعالیت حرکت میکنند، مانند دیسکها و رباطها ایجاد میشود. درد ناشی از التهاب زمانی اتفاق میافتد که هسته از طریق آنولوس فشرده میشود. هسته معمولاً با خونرسانی بدن تماس ندارد. با این حال، پارگی در حلقه، هسته را در معرض خطر تماس با این منبع خون قرار می دهد. هنگامی که هسته به داخل حلقۀ پاره شده فتق می کند، هسته و خون به هم می رسند و باعث واکنش مواد شیمیایی داخل هسته می شوند. این باعث التهاب و درد می شود و نتیجه آن درد در ناحیه کمر است.
فتق دیسک همچنین ممکن است به ریشه عصب نخاعی فشار وارد کند. ریشه های عصب نخاعی تشکیل دهنده عصب سیاتیک و فمورال و … هستند و فشار بر یک عصب تحریک شده یا آسیب دیده می تواند دردی را ایجاد کند که در امتداد عصب تا کف پا ها ادامه پیدا کند. به این درد، درد عصبی (نوروپاتیک) می گویند و نباید با دردی که ناشی از مشکلات اعصاب و روان است، اشتباه گرفته شود.
علائم فتق دیسک کمر به همراه عکس دیسک بیرون زده
علائم فتق دیسک کمر و عکس دیسک بیرون زده از دیگر مواردی هستند که در این مطلب به آن ها اشاره می شود. هنگامی که دیسک به طور کامل و ناگهانی از طریق حلقه آنولوس خارج می شود، علائم فوری ایجاد میکند، با درد شدیدی که از یک لگن شروع می شود و بخشی یا تمام ساق پا را فرا میگیرد. در این شرایط معمولاً بیماران دیگر کمردرد معمول خود را آن چنان احساس نمی کنند و فقط درد پا را احساس می کنند. این به احتمال زیاد به این دلیل است که وقتی هسته به طور کامل از آنولوس (حلقه خارجی) عبور می کند، کشش دردناک روی حلقه آزاد می شود. در فتق و بیرون زدگی دیسک کمر زمانی که هسته در تماس با منبع خون بدن قرار می گیرد، التهاب ایجاد می کند (که قبلا ذکر شد).
این التهاب می تواند منبع درد ضربان دار در کمر باشد و ممکن است به یک یا هر دو باسن و ران گسترش یابد. فتق دیسک می تواند به ریشه عصب نخاعی فشار بیاورد و علائم فشرده شدن عصب را ایجاد کند. درد عصبی از الگوهای شناخته شده در اندام تحتانی (در مسیر هر ریشه عصب) پیروی می کند. می توان آن را در کنار بالای ران، در ساق پا یا حتی در پا و انگشتان پا احساس کرد و در برخی مواقع با آرترزو زانو اشتباه گرفت. همانگونه که در دست فشار بر روی عصب همچنین می تواند باعث احساس گزگز، سوزن سوزن شدن یا مور مور شدن دست و حتی احساس سردی و داغی در جایی که عصب به سمت پایین حرکت می کند شود، در دیسک کمر هم این علائم در پاها ایجاد می شود.
آسیب های ناشی از انواع بیرون زدگی دیسک
انواع بیرون زدگی دیسک به ندرت شامل علائمی همچون تغییرات در عملکرد روده و مثانه است. فتق بزرگ دیسک که مستقیماً به کانال نخاعی فشار وارد می کند می تواند بر اعصابی که به روده و مثانه می روند فشار وارد کند. این فشار زیاد ممکن است باعث کمردرد، درد در پشت هر دو پا و بیحسی یا سوزن سوزن شدن بین پاها و نواحی که اگر روی یک زین نشسته باشید با زین تماس خواهند گرفت، می شود. در این حالت فشار روی اعصاب می تواند باعث از دست دادن کنترل در روده یا مثانه (احتباس و بی اختیاری) شود. این یک اورژانس است.
اگر فشار کاهش نیابد، می تواند منجر به فلج دائمی روده و مثانه شود. به این وضعیت سندرم دم اسب (کودا اکوینا) می گویند. در این وضعیت پزشکان برای برداشتن فشار از روی اعصاب، جراحی فوری را توصیه می کنند و دیگر درمان خانگی در خانه و بدون جراحی و گاهاً استفاده از روش های عجیب طب سنتی مثل انداختن زالو پاسخگو نمی باشد. واضح است در این شرایط ورزش برای فتق دیسک کمر جایگاهی ندارد و حتی می تواند باعث آسیب بیشتر شود. در این شرایط پزشک متخصص کلینیک درمان دیسک کمر فردیس می تواند روند درمان شما را تسریع کند.
نحوه تشخیص و مدت زمان درمان فتق دیسک کمر با ورزش
درمان فتق دیسک کمر با ورزش نیاز به آزمایشات پیشین دارد. تشخیص بیرون زدگی دیسک کمر برای اقدام به عمل جراحی و فیزیوتراپی یا تجویز درمان خانگی با استراحت، ورزش مناسب برای بیرون زدگی دیسک کمر و غیره که در ادامه با آن آشنا می شویم با یک شرح حال کامل و معاینه فیزیکی شروع میشود. پزشک شما سوالاتی در مورد علائم و اینکه مشکل شما چگونه بر فعالیتهای روزانه شما تاثیر میگذارد، خواهد پرسید. سوالاتی در مورد این است که شما در کجا احساس درد میکنید و آیا احساس بیحسی و یا ضعف در پاهایتان دارید.
پزشک شما همچنین می خواهد بداند چه موقعیت ها یا فعالیت هایی علائم شما را بدتر یا بهتر می کند. پزشکان به گزارش درد شما استناد می کنند تا متوجه شوند کدام دیسک باعث مشکل می شود و آیا عصب تحت فشار قرار می گیرد یا خیر. سپس پزشک شما را معاینه می کند تا مشخص کند کدام حرکات کمر باعث درد یا علائم دیگر می شود. حس پوستی، قدرت عضلانی و رفلکس های شما نیز مورد آزمایش قرار می گیرند. بعد از این مراحل انواع روش های پاراکلینیک مثل نوار عصب و عضله کمر و غیره برای تکمیل تشخیص استفاده می شود.
رادیوگرافی ساده با اشعه ایکس (X-Ray)
این روش بر خلاف تشخیص آرتروز زانو کمک جزئی در تشخیص مشکلات دیسک از جمله فتق دیسک کمر و بیرون زدگی آن می کند. دیسک ها در واقع در اشعه ایکس نشان داده نمی شوند. با این حال، پزشکان دیسک کمر فردیس می توانند تشخیص دهند که آیا فضای بین مهره ها کوچکتر از حد طبیعی است یا خیر. با این حال، اشعه ایکس بسیاری از مردم، از بین رفتن دیسک ها را نشان می دهد. اما کاربرد مهم تر این روش در مواردی است که بیمار همراه با بیرون زدگی دیسک دچار سرخوردگی مهره هم شده است.
سی تی اسکن و میلوگرافی
این روش هم یک اشعه ایکس دقیق است که به پزشکان اجازه می دهد برش هایی از بافت بدن را ببینند. پزشکان ممکن است سی تی اسکن را با میلوگرافی ترکیب کنند. برای این کار رنگ مخصوصی به فضای اطراف کانال نخاعی تزریق می شود که به آن فضای زیر عنکبوتیه می گویند. هنگامی که سی تی اسکن انجام می شود، رنگ، نخاع و اعصاب را برجسته می کند. این رنگ می تواند دقت سی تی اسکن استاندارد را برای تشخیص فتق دیسک بهبود بخشد. برای افرادی که ممنوعیت انجام ام آر آی دارند و می خواهیم ورزش برای درمان فتق دیسک کمر تجویز کنیم این روش می تواند به تایید تشخیص کمک کند.
ام آر آی و امواج مغناطیسی
دقیق ترین روش برای مشاهده بافت نرم (دیسک، تاندون، رباط، عضله و اعصاب) MRI است. دستگاه MRI از امواج مغناطیسی به جای اشعه ایکس برای نشان دادن بافت های نرم بدن استفاده می کند. تصویر واضحی از دیسک ها و وجود فتق ارائه می دهد. مانند سی تی اسکن، این دستگاه تصاویری را ایجاد می کند که شبیه برش هایی از ناحیه مورد نظر پزشک شما هستند. این روش معمولا نیاز به تزریق ماده حاجب ندارد. پس بهترین روش برای تشخیص بیرون زدگی دیسک کمر در فردی که علائم فتق دیسک کمر دارد، MRI است.
دیسکوگرافی
پزشکان گاهی آزمایش اشعه ایکس تخصصی به نام دیسکوگرافی را قبل از شروع درمان دیسک کمر تجویز می کنند. در این آزمایش رنگ به یک یا چند دیسک تزریق می شود. این رنگ در اشعه ایکس دیده می شود و می تواند اطلاعاتی در مورد سلامت یک یا چند دیسک بدهد. این آزمایش ممکن است زمانی استفاده شود که جراحی در نظر گرفته شود تا مشخص شود کدام دیسک مشکل ایجاد می کند. این روش در بیشتر موارد جای خود را به ام آر آی داده است. دیسکوگرافی زمانی تجویز می شود که ورزش برای بیرون زدگی دیسک کمر موثر نبوده و پزشک قصد دارد سایر روش های درمانی را شروع کند.
نوار عصب و عضله
پزشکان همچنین ممکن است آزمایشهای الکتروفیزیولوژی عصب را برای تعیین دقیقتر عصب نخاعی درخواست کنند. چندین آزمایش برای مشاهده میزان عملکرد اعصاب موجود است، از جمله تست الکترومیوگرافی (EMG-NCS). این تست مشخص میکند که شدت آسیب ریشه عصبی بر اثر فشار دیسک چقدر است. همانطور که در بیرون زدگی دیسک گردن از نوار عصب و عضله دست برای تعیین شدت آسیب استفاده می شود، در بیرون زدگی دیسک کمر نیز نوار عصب و عضله، در تکمیل معاینه و MRI دقیق ترین روش جهت تشخیص نیاز به جراحی است. پزشکان جراح نیز اغلب این آزمایش ها را قبل از جراحی برای فتق دیسک کمر درخواست می دهند.
معرفی ورزش مناسب برای بیرون زدگی دیسک کمر
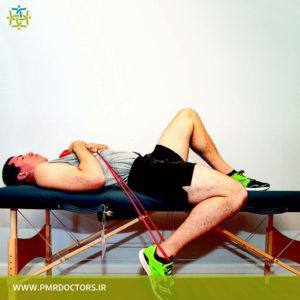
ورزش مناسب برای بیرون زدگی دیسک کمر در انتهای این مقاله به همراه عکس و توضیحات کامل در اختیار شما عزیزان قرار گرفته است. تا اینجای نوشته گفتیم فتق دیسک کمر چیست و چه علائمی دارد و چطور تشخیص داده می شود. روش های بسیار مختلفی برای درمان بیرون زدگی دیسک کمر و آرتروز ستون فقرات وجود دارد که مهم ترین آن غیر جراحی یا درمان خانگی و با استفاده از ورزش و با استراحت در خانه می باشد که در شرایط خاص نیاز به عمل جراحی و فیزیوتراپی می باشد. حتما تمرینات خود را از روی عکس و با پیروی از توصیه های پزشک خود انجام دهید.
درمان بیرون زدگی دیسک کمر با ورزش و بدون جراحی
درمان بیرون زدگی دیسک کمر با ورزش اگرچه زمان بیشتری نیاز دارد ولی زحمت کمتری برای بیمار ایجاد می کند. اولا حدود ۹۰ درصد بیرون زدگی های دیسک کمر نیاز به جراحی ندارند و با انواع درمان دیسک کمر بدون جراحی بهبود پیدا می کنند. ثانیا بسیاری از مقالات از جمله مقاله ای که در مجله nature چاپ شده است بر این نکته تاکید دارند که جراحی شاید در کوتاه مدت نتیجه بهتری نسبت به روش های درمان غیر جراحی داشته باشد. اما در طولانی مدت نتایج اقدامات جراحی و غیرجراحی مشابه است و میزان درد و کیفیت زندگی تقریبا یکسان است.
جالب اینجاست که بدانید این پژوهش در افرادی که کاندید جراحی بوده اند انجام شده است و آنهایی که در نهایت جراحی نکرده اند بعد از دوسال نتایج مشابه افراد جراحی شده داشته اند. در ادامه نوشته در قسمت درمان های جراحی اشاره خواهیم کرد که جراحی را به چه بیمارانی پیشنهاد می دهیم. حدود ۹۰ درصد بیرون زدگی های دیسک کمر نیاز به جراحی ندارند. با انواع درمان های غیر جراحی نظیر انجام حرکات اصلاحی برای بیرون زدگی دیسک کمر می توان درد بیمار را کاهش داد.
استراحت دادن به کمر
در ابتدا ممکن است پزشک بخواهد کمر شما را بی حرکت کند. ثابت نگه داشتن کمر برای مدت کوتاهی می تواند التهاب و درد را آرام کند. این ممکن است شامل یک تا سه روز استراحت در رختخواب باشد. خوابیدن به پشت یا به بغل می تواند فشار را از روی دیسک های دردناک و اعصاب کم کند. با این حال، اکثر پزشکان توصیه میکنند که به منظور بهبود بیرون زدگی دیسک کمر از استراحت زیاد در بستر خودداری کنند. و ترجیح میدهند بیمارانشان فعالیتهای معمولی را تا حد تحمل درد انجام دهند تا شدت آسیب و میزان بهبودی بعد از درمان را بسنجند. اگر بیمار در وضعیت حاد باشد پیش از ورزش برای درمان فتق دیسک کمر دکتر استراحت دادن به کمر را توصیه می کند.
استفاده از کمربند طبی
گاهی اوقات برای بیماران مبتلا به انواع بیرون زدگی دیسک از کمربند طبی پشتی استفاده می شود. کمربند میتواند به کاهش فشار داخل دیسک کمک کند. به بیماران توصیه می شود که به تدریج از بستن کمربند طبی در یک دوره دو تا چهار روزه خودداری کنند و تنها کمربند طبی را در هنگام فعالیت طولانی ایستاده استفاده کنند؛ در غیر این صورت، عضلات تنه آنها بر کمربند تکیه می کند و شروع به ضعف و آتروفی (کوچک شدن) می کند.
درمان دارویی فتق دیسک
ممکن است مدت زمان درمان فتق دیسک کمر با ورزش به طول بیانجامد و پزشکان متخصص دیسک کمر فردیس در ابتدای درمان بخواهند با داروی دیسک کمر درد و التهاب را کنترل کنند. در ابتدا ممکن است برای شما داروهای ضد التهابی های استروئید و غیر استروئیدی مانند کورتون ها و دیکلوفناک یا ایبوپروفن تجویز شود. علائم شدیدی که از بین نمی روند ممکن است با داروهای مخدر مانند کدئین یا مورفین درمان شوند. اما مواد مخدر فقط باید برای چند روز یا چند هفته اول استفاده شوند زیرا در صورت مصرف زیاد یا نادرست اعتیادآور هستند. اگر عضلات کمر دچار اسپاسم شده باشند، شل کننده های عضلانی ممکن است تجویز شوند. دردی که به پایین ساق پا تیر می کشد نیاز به تجویز استروئیدهای خوراکی یا تزریقی در کوتاه مدت دارد.
فیزیوتراپی و ورزش برای فتق دیسک کمر
فیزیوتراپیست شما روش هایی به کار می برد که تمرکز بر تسکین درد، بهبود حرکت کمر و تقویت وضعیت بدنی سالم دارند. یک فیزیوتراپیست ماهر می تواند برنامه ای طراحی کند تا به شما در عود این مشکل در آینده کمک کند. در کنار این درمان ها آب درمانی دیسک کمر نیز توصیه می شود. لازم به ذکر است فواید اصلی فیزیوتراپی تمرینات ورزشی تحت نظارت فیزیوتراپیست است و دستگاه ها و مدالیته های فیزیکی نقش مسکن موقت برای پیشبرد اهداف برنامه ورزشی را دارند. پس ادامه ورزش های تجویزی توسط پزشک و فیزیوتراپیست به درمان بیرون زدگی دیسک کمر شما کمک زیادی خواهد کرد.
تزریق اپیدورال
به برخی از بیمارانی که همچنان علائم دارند، تزریق استروئید در فضای اپیدورال داده می شود. (ESI). استروئیدها ضدالتهابی قوی هستند. در ESI، دارو به فضای اطراف اعصاب نخاعی کمری، جایی که آنها از نخاع منشعب می شوند، تزریق می شود. به این ناحیه فضای اپیدورال می گویند. برخی از پزشکان فقط یک استروئید تزریق می کنند.
با این حال، اکثر پزشکان یک استروئید را با یک داروی بی حس کننده طولانی مدت ترکیب می کنند. گاهی این روش را جراحی دیسک کمر با لیزر یا جراحی بسته دیسک می گویند که تعریف درست و دقیقی نیست. نکته مهم در این تزریق انجام آن در اتاق عمل و تحت هدایت دستگاه فلوروسکوپی است و تزریق هایی که تحت این عنوان در مطب های شخصی بدون هیچ هدایت دستگاهی انجام می شود در حد تزریق عضلانی استروئید در عضله باسن موثر هستند.
انواع عمل جراحی برای درمان بیرون زدن دیسک کمر
درمان بیرون زدن دیسک کمر می تواند از طریق روش های جراحی انجام شود. درست است که در این نوشته به ورزش فتق دیسک کمر می پردازیم اما همانطور که اشاره شد، حدود ۱۰ درصد موارد ناچار به استفاده از جراحی برای درمان فتق دیسک کمر هستیم. این شرایط چه مواردی هستند:
- نقص عصبی پیشرونده: در این موارد قدرت عضلات بیمار در هر ویزیت توسط پزشک بررسی می شود و کاهش قدرت عضلات نسبت به ویزیت قبل نشاندهنده پیشرونده بودن نقص عصبی است و در این موارد باید جراحی را برای نجات ریشه عصب انجام داد.
- شواهد تخریب عصب شدید در نوار عصب و عضله: گاهی اوقات یک بیرون زدگی دیسک کمر بزرگ و شدید داریم؛ اما در معاینه هنوز قدرت عضلات کم نشده است. در این موارد اگر در نوار عصب و عضله نشانه های تخریب شدید و فعال عصب دیده شود، بهتر است با یک جراح برای انجام جراحی مشورت کرد. در این وضعیت دیگر ورزش برای درمان فتق دیسک کمر جوابگو نخواهد بود.
- عدم پاسخ به درمان های غیرجراحی: گاهی با وجود همه روش هایی غیر جراحی موجود، همچنان بیمار درد غیر قابل تحملی دارد که کیفیت زندگی اش را پایین آورده و بر فعالیت های روزمره ایشان اثر گذاشته است؛ در این موارد هم چاره ای جز جراحی باقی نمی ماند.
- سندرم کودا اکوینا (سندرم دم اسب): همانطور که اشاره شد پارگی های شدید دیسک های کمری می تواند همه ریشه ای عصب در کانال نخاعی را تحت فشار قرار دهد، که سندرم کودا اکوینا گفته می شود، این سندرم از اورژانس های جراحی دیسک کمر است و باید در کمتر از ۴۸ ساعت جراحی انجام شود تا کمترین آسیب به ریشه های نخاعی وارد شود و عملکرد جنسی و اداری و دفع مدفوع کمترین آسیب را ببیند.
جراحی لامینوتومی و دیسککتومی
تا اینجا در مورد فتق دیسک کمر و درمان آن صحبت کردیم. در اینجا یکی از روشهای جراحی را مختصر توضیح خواهیم داد. لامینا یک ساختار سقف مانند را در پشت کانال نخاعی تشکیل می دهد. در این روش درمان بیرون زدگی دیسک کمر قطعه ای به اندازه بند انگشت از لامینا (لامینوتومی) برداشته می شود تا جراح بتواند به راحتی دیسک بیرون زده (دیسککتومی) را خارج کند. این روش عمدتا زمانی مورد استفاده قرار می گیرد که دیسک بیرون زده تنها به یک عصب فشار وارد می کند و باعث گسترش درد در یک پا می شود.
جراحی میکرودیسککتومی
این روش شامل برداشتن دقیق بخشی از دیسک مشکل (دیسککتومی) است. با انجام عمل با میکروسکوپ جراحی، جراح تنها باید یک برش بسیار کوچک در ناحیه کمر ایجاد کند. این جراحی که به عنوان جراحی کم تهاجمی طبقه بندی می شود، تصور می شود که عوارض کمتری برای بیماران داشته باشد. طرفداران همچنین معتقدند که انجام این نوع جراحی آسانتر است، از ایجاد زخم در اطراف اعصاب و مفاصل جلوگیری میکند و به بهبود سریعتر بیماران کمک میکند.
جراحی فیوژن خلفی کمر
اولویت درمانی درمان بیرون زدگی دیسک کمر با ورزش است اما گاهی ناچار به جراحی می شویم. جراحی فیوژن عمدتاً برای توقف حرکت ناحیه دردناک با اتصال دو یا چند مهره به یک استخوان بدون حرکت استفاده می شود. این کار از حرکت استخوان ها و مفاصل جلوگیری می کند و درد مکانیکی را کاهش می دهد. در فیوژن کمری خلفی، جراح پیوندهای کوچکی از استخوان را روی ناحیه مشکل در پشت ستون فقرات میگذارد. بیشتر جراحان برای جلوگیری از حرکت مهره های مشکل دار از پیچ و پلاک های فلزی استفاده می کنند.
بهترین ورزش برای درمان فتق دیسک کمر
اگر حفره شکمی- لگنی را یک مکعب در نظر بگیریم؛ چهار وجه این مکعب ستون فقرات و عضلات فیله کمری (پارااسپینال)، عضلات شکمی، عضلات کف لگن و عضله دیافراگم هستند. تقویت هریک از این وجوه برای کاهش فشار بر روی ستون فقرات امری ضروری است و تمریناتی موثر خواهد بود که متمرکز بر تقویت، کشش و تمرینات فانکشنال (عملکردی) باشد. اینکه بگوییم بهترین ورزش برای بیرون زدگی دیسک کمر چه ورزشی است، سوال سختی است. اما مطالعات ثابت کرده است اگر اصول فوق رعایت شود و همه گروه های عضلانی که در بالا اشاره شد درگیر شود، می تواند در پیشگیری و درمان دیسک کمر موثر باشد. در این مقاله متخصصین مرکز درمانی دیسک کمر فردیس بهترین تمرینات ورزشی را معرفی می کنند.
از ورزش های معروف که بر این اساس طراحی شده است می توان به ورزش های مک کنزی و تمرین ویلیامز اشاره کرد. اما نکته ای که بسیار مهم است انجام صحیح این حرکات اصلاحی برای بیرون زدگی دیسک کمر است و نیز اینکه شروع این ورزش ها با دستور پزشک و زیر نظر فیزیوتراپیست انجام شود.
توانبخشی بعد از روش های غیر جراحی
حتی اگر نیازی به جراحی نداشته باشید، ممکن است پزشک به شما توصیه کند که با یک فیزیوتراپیست کار کنید. بیماران معمولاً چند بار در هفته به مدت چهار تا شش هفته ویزیت می شوند. در موارد شدید، بیماران ممکن است به چند هفته مراقبت اضافی نیاز داشته باشند. اولین هدف درمان، کنترل علائم است. درمانگر به شما کمک می کند تا موقعیت ها و حرکاتی را پیدا کنید که درد را کاهش می دهد. ممکن است در چند جلسه اول از درمان گرما، سرما، اولتراسوند و تحریک الکتریکی استفاده شود. همچنین ممکن است در ابتدا از کشش کمر برای کاهش علائم فتق دیسک کمر استفاده شود.
علاوه بر این، درمانگر شما ممکن است از درمان های عملی مانند ماساژ یا دستکاری ستون فقرات استفاده کند. این اشکال درمان عمدتاً برای کمک به کاهش درد و التهاب مورد استفاده قرار می گیرند تا بتوانید در اسرع وقت فعالیت عادی خود را از سر بگیرید. هدف اصلی این روش درمان بیرون زدگی دیسک کمر این است که به شما کمک کند یاد بگیرید چگونه از علائم خود مراقبت کنید و از مشکلات بعدی جلوگیری کنید. به شما یک برنامه تمرینی خانگی برای ادامه بهبود انعطاف پذیری، وضعیت بدنی، استقامت و قدرت کمر و شکم داده می شود. درمانگر همچنین در مورد استراتژی هایی که می توانید در صورت تشدید علائم شما از آنها استفاده کنید، با شما صحبت خواهد کرد.
توانبخشی بعد از عمل های جراحی
توانبخشی درمان بیرون زدن دیسک کمر بعد از جراحی پیچیده تر است. بیمارانی که در بیمارستان می مانند ممکن است بلافاصله پس از جراحی توسط یک فیزیوتراپیست ویزیت شوند. جلسات درمانی به بیماران کمک می کند تا بدون وارد کردن فشار اضافی به کمر، حرکت و انجام فعالیت های معمولی را بیاموزند. توجه کنید که ورزش مناسب برای بیرون زدگی دیسک کمر با تمرین های فیزیوتراپی کاملا متفاوت هستند.
بسیاری از بیماران جراحی شده نیاز به فیزیوتراپی خارج از بیمارستان دارند. بسته به نوع جراحی، ممکن است یک تا سه ماه به درمانگر مراجعه کنند. در ابتدا، درمانگران ممکن است از درمان هایی مانند گرما یا یخ، تحریک الکتریکی، ماساژ و اولتراسوند برای کمک به کاهش درد و اسپاسم عضلانی استفاده کنند.








































باسلام خیلی خوب و کاربردی
درود. دقیق ترین و کامل ترین مقاله ای بود که در این حوزه خوندم. سپاس فراوان.
مقاله جامع وکاملی بود وبسیار مفید و کاربردی
تمرينات را اگر به شکل ویدیوی میگذاشتید بهتر میشد