بایگانی برچسب برای: درد شانه
پی آر پی شانه بهترین درمان پارگی تاندون شانه بدون جراحی
پارگی تاندون شانه یا عضله دوسر بازویی و دردهای ناشی از آن
 https://pmrdoctors.ir/wp-content/uploads/2021/06/دررفتگی-مکرر-شانه.jpg
520
520
دکتر مهسا عدیلی
https://pmrdoctors.ir/wp-content/uploads/2019/06/logo-copy2-300x148.png
دکتر مهسا عدیلی2021-07-04 21:34:172023-05-21 22:27:34دررفتگی مکرر شانه
https://pmrdoctors.ir/wp-content/uploads/2021/06/دررفتگی-مکرر-شانه.jpg
520
520
دکتر مهسا عدیلی
https://pmrdoctors.ir/wp-content/uploads/2019/06/logo-copy2-300x148.png
دکتر مهسا عدیلی2021-07-04 21:34:172023-05-21 22:27:34دررفتگی مکرر شانه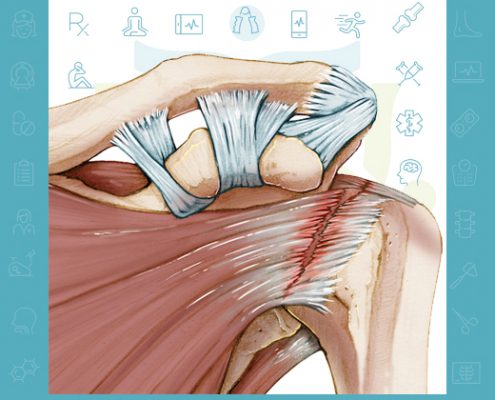 https://pmrdoctors.ir/wp-content/uploads/2021/05/پارگی-های-روتاتور-کاف.jpg
520
520
دکتر آزاده قاروی آهنگر
https://pmrdoctors.ir/wp-content/uploads/2019/06/logo-copy2-300x148.png
دکتر آزاده قاروی آهنگر2021-06-02 18:20:392023-03-20 18:06:24پارگی روتاتور کاف
https://pmrdoctors.ir/wp-content/uploads/2021/05/پارگی-های-روتاتور-کاف.jpg
520
520
دکتر آزاده قاروی آهنگر
https://pmrdoctors.ir/wp-content/uploads/2019/06/logo-copy2-300x148.png
دکتر آزاده قاروی آهنگر2021-06-02 18:20:392023-03-20 18:06:24پارگی روتاتور کاف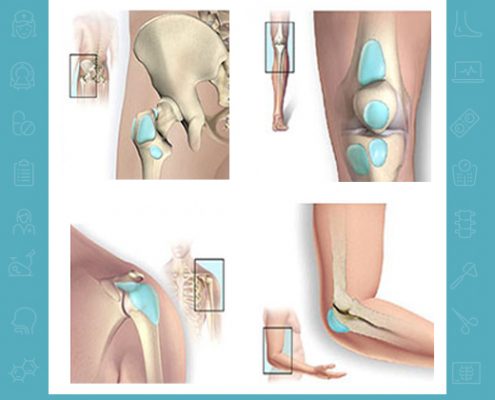
بورسیت چیست؟
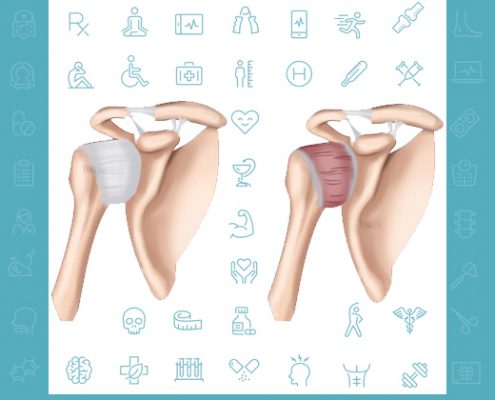
پاسخ به پرسش های رایج درباره بیماری شانه یخ زده (شانه منجمد)
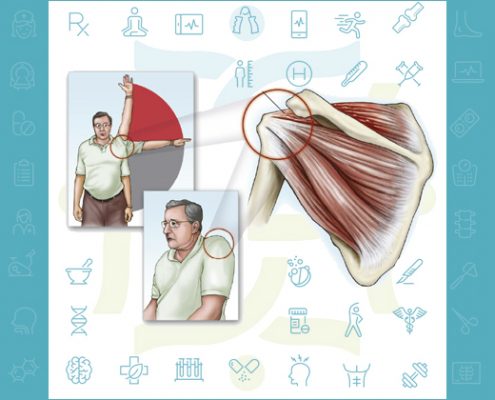
آسیب تاندونهای روتاتور کاف شانه
آسیب تاندونهای روتاتور کاف شانه
آسیب تاندونهای روتاتور کاف شانه یکی از شکایات شایع بیماران درد شانه است.
شانه از چند مفصل به همراه چندین عضله و تاندون تشکیل شده است که این مجموعه اجازه دامنه حرکتی وسیعی به بازوی شما می دهد.
از آنجا ک…
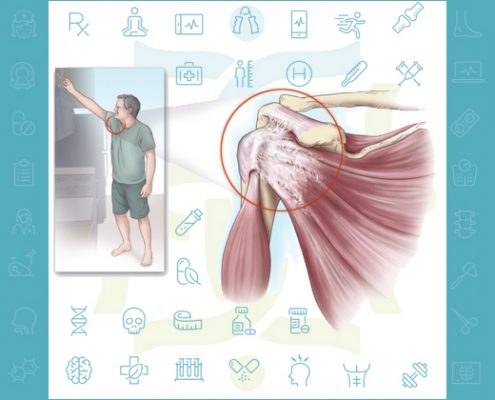
شانه یخ زده تشخیص و درمان
شانه یخ زده
شانه یخ زده سندرم شاه یخ زده یا کپسولیت چسبنده شانه سبب درد و خشکی در مفصل شده و در طولانی مدت سبب کاهش محدوده حرکتی و سفتی در شانه می شود.
درد این بیماران پس از یک دوره درد شدید کم کم بهتر شده و گاها بهبود خودبخود …
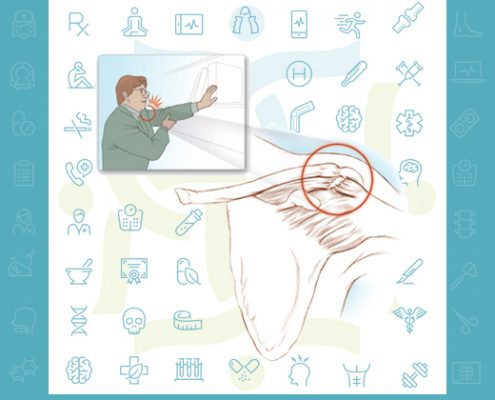
پارگی های روتاتورکاف
پارگی های روتاتورکاف
پارگی های روتاتورکاف علت شایع درد و ناتوانی در بزرگسالان است.
روتاتورکاف پاره منجر به ضعف شانه خواهد شد.
به این معنی که بسیاری از کارهای روزمره مثل شانه کردن مو و لباس پوشین دردناک و سخت خواهد شد.
آناتومی
شانه…
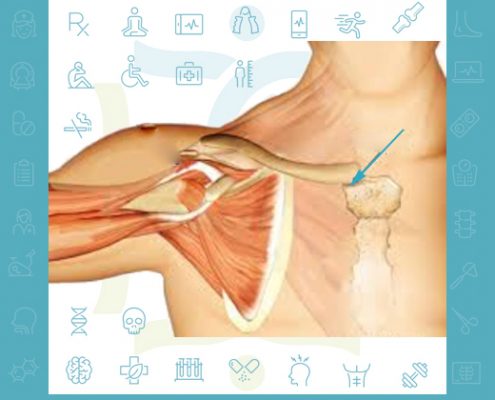
ضایعات مفصل استرنوکلاویکولار
ضایعات مفصل استرنوکلاویکولار
ضایعات مفصل استرنوکلاویکولار این مفصل جزئی از 4 مفصل تشکیل دهنده شانه است،
و از اتصال استخوان جناغ با ترقوه تشکیل می شود، ضایعات این مفصل ناشایع بوده و اغلب پس از ضربه و یا دررفتگی رخ میدهد.
اغلب درگیر…
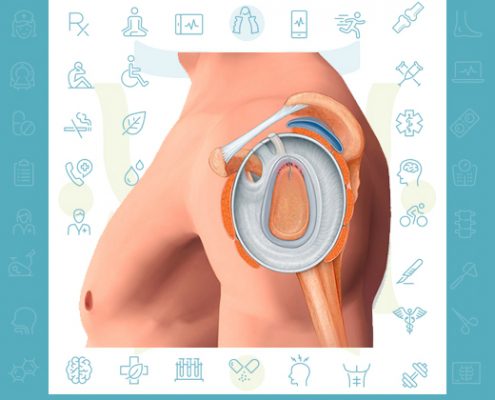
پارگی لبروم شانه
پارگی لبروم شانه
پارگی لبروم شانه پیشرفتهای فنآوری پزشکی پزشکان را قادر ساخته تا آسیب هایی را شناسایی و درمان کنند
که سالها پیش مورد توجه قرار نمیگرفته است. برای مثال, پزشکان میتوانند از دوربینهای مینیاتوری برای دیدن داخل مفصل ا…
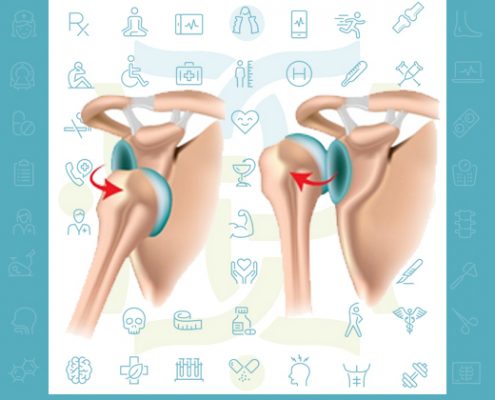
دررفتگی شانه
دررفتگی شانه
دررفتگی شانه متحرک ترین مفصل بدن است و می تواند در جهات مختلف حرکت کند اما این مزیت باعث آسانی در رفتگی شانه می گردد.
در رفتگی ناقص(ساب لاکسیون) به معنای خروج ناقص استخوان شانه(هومروس) از حفره گلنوئید است.
در رفتگی کامل به…
تمرینات ورزشی در آسیب تاندون سه سربازویی
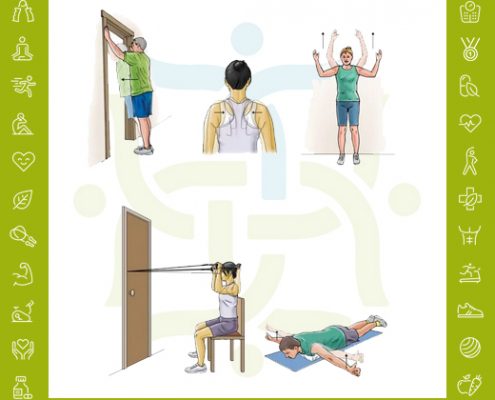
تمرینات ورزشی در درمان سندرم خروجی قفسه سینه (دنده گردنی)
استینگر (کشیدگی اعصاب اندام فوقانی در ورزشکاران)
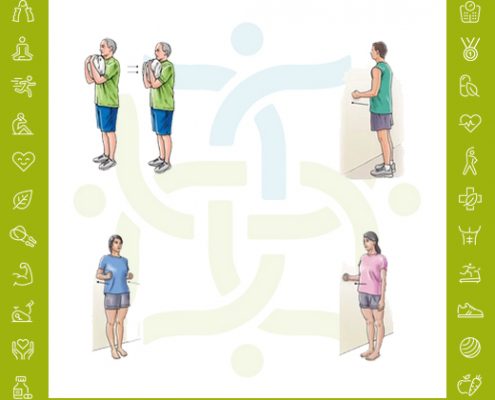
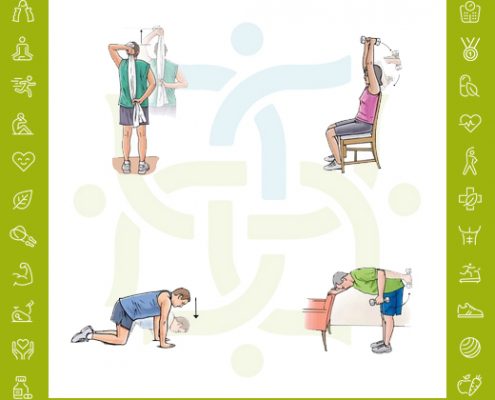
تمرینات ورزشی در درمان نیمه دررفتگی شانه
 https://pmrdoctors.ir/wp-content/uploads/2020/03/تمرینات-ورزشی-در-رفتگی-شانه.jpg
520
520
دکتر مهرناز تبریزی
https://pmrdoctors.ir/wp-content/uploads/2019/06/logo-copy2-300x148.png
دکتر مهرناز تبریزی2020-03-19 05:11:572020-07-31 21:41:07تمرینات ورزشی دررفتگی شانه
https://pmrdoctors.ir/wp-content/uploads/2020/03/تمرینات-ورزشی-در-رفتگی-شانه.jpg
520
520
دکتر مهرناز تبریزی
https://pmrdoctors.ir/wp-content/uploads/2019/06/logo-copy2-300x148.png
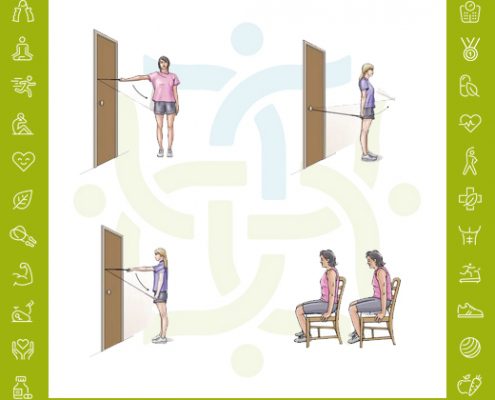
دکتر مهرناز تبریزی2020-03-19 05:11:572020-07-31 21:41:07تمرینات ورزشی دررفتگی شانه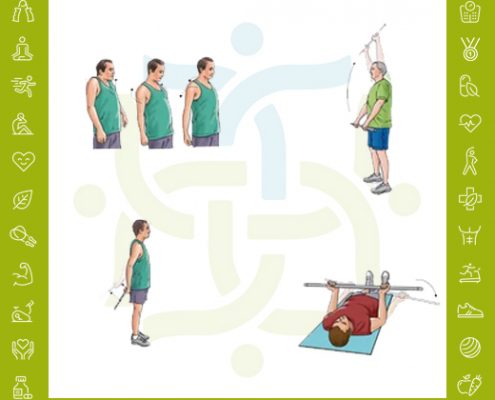 https://pmrdoctors.ir/wp-content/uploads/2020/03/تمرینات-ورزشی-بورسیت-شانه.jpg
520
520
دکتر مهرناز تبریزی
https://pmrdoctors.ir/wp-content/uploads/2019/06/logo-copy2-300x148.png
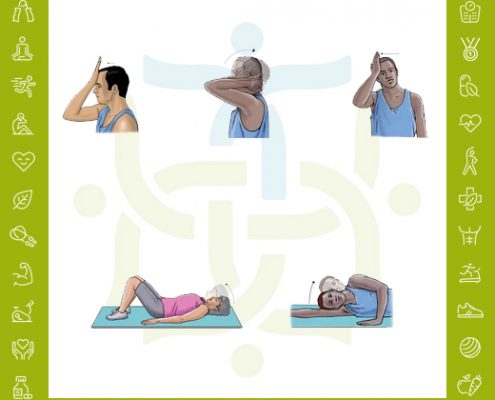
دکتر مهرناز تبریزی2020-03-19 04:14:232020-07-31 21:33:07تمرینات ورزشی بورسیت شانه
https://pmrdoctors.ir/wp-content/uploads/2020/03/تمرینات-ورزشی-بورسیت-شانه.jpg
520
520
دکتر مهرناز تبریزی
https://pmrdoctors.ir/wp-content/uploads/2019/06/logo-copy2-300x148.png
دکتر مهرناز تبریزی2020-03-19 04:14:232020-07-31 21:33:07تمرینات ورزشی بورسیت شانه